Inleiding
Het 8e Internationale Sepsis Symposium op Nederlandse bodem werd dit jaar op 17 februari gehouden bij het Nederlands Simulatie-centrum voor de zorg in Ede, online georganiseerd door Interactie-opleidingen. Hieronder volgt een korte samenvatting van een aantal presentaties.
Prof. Armand Girbes, Amsterdam UMC locatie VU, over ‘Lessen van COVID-19′
Prof. Girbes schetste de enorme publieke aandacht die door de Corona-pandemie op de IC werd losgelaten. Een ander uitzonderlijk aspect was dat de IC juist even onttrokken was aan ‘de EBM-doctrine’ (EBM staat voor ‘Evidence Based Medicine’ waarbij eerst volgens bepaalde regels het bewijs geleverd moet worden voordat een behandeling wordt toegepast). Door de pandemie was de communicatie echter veel directer, kon er veel meer en was er even een stuk minder bureaucratie (minder regels en procedures).
Daarnaast was het ook een periode van veel onzekerheid, onveiligheid en belasting voor het personeel.
Omdat het om een nieuwe ziekte ging, was de vorm van de Randomized Controlled Trial erg geschikt (waarbij patiënten willekeurig in een groep met een bepaald middel worden ingedeeld om dit te vergelijken met een groep die dit middel niet krijgt). Maar SARS-CoV-2 bleek een heel grillig verloop te hebben en een zeer complexe ziekte te zijn.
Kantelpunt in de behandeling was o.a. de inzet van dexamethason dat werkzaam bleek bij ernstig zieke patiënten. Hier kwam Tocilizumab bij, echter toediening moest wel plaats vinden binnen 2 dagen. De invloed van de steroïden die tezamen met de Tocilizumab werden gegeven bleef onduidelijk. Ook bleef de vraag liggen waarom de dosering niet langer werd voortgezet of hoger lag; waarom bijv. geen 20 dagen i.p.v. 10.
Er is veel te onderzoeken omdat ook bijv. erfelijke factoren van grote invloed kunnen zijn.
Probleem is ook dat wanneer ‘mortaliteit’ (het aantal patiënten dat overlijdt) als uitkomstmaat wordt gekozen en er wordt gewerkt met controle-groepen (zoals bij een RCT) er altijd een verschil is tussen de mortaliteit die werd voorspeld en die je uiteindelijk ziet.
De mortaliteit hangt meer af van wat niet gemeten is, dan van wat wel gemeten is, aldus Girbes.
Hierdoor zijn er veel onvolmaakte RCT’s. We moeten daarom kritisch blijven kijken. Ook verschillende medicijnen beïnvloeden elkaar onderling. Omdat er zoveel factoren meespelen, aldus Girbes, ‘mag je best blijven twijfelen’. Van belang is ook dat er meer onderzoek komt naar (onderliggende) mechanismen.
Dr. Lennie Derde, intensivist in het UMC Utrecht, sprak over nieuwe vormen van onderzoek
Dr. Derde nam ons mee terug in de tijd na de Mexicaanse griep, toen de ‘REMAP-CAP’ studie ontstond. ‘REMAP-CAP’ staat voor een vernieuwende studie-opzet waarbij op een efficiënte manier, diverse therapieën tegelijkertijd getest kunnen worden: een Adaptive Platform Trial. Er is als het ware een soort blijvend ‘stadion’ opgetuigd om dit te kunnen doen, met de gedachte: waarom zouden we voor elk nieuw onderzoek weer opnieuw iets bouwen? Zodoende kan een onderzoek naar een nieuw middel relatief makkelijk toegevoegd worden. Kracht van deze manier van onderzoeken is ook dat de resultaten reeds tussentijds worden bekeken, waardoor het aantal patiënten dat een bepaald medicijn krijgt, eventueel al uitgebreid kan worden als blijkt dat dit medicijn veel effect heeft. Zo leert men al doende en kunnen ook combinaties van behandelingen onderzocht worden.
Een studie moet worden ingebed in de praktijk. Dat kost veel extra tijd. In de Corona-pandemie wás er weinig tijd. Het motto was eigenlijk: ‘Perfection is the enemy of the good’ en de gedachte: ‘laat de placebo-groep dan maar zitten’ drong zich op. Het riep de vraag op: hoeveel waarde hechten we aan de ‘ultieme waarheid’; misschien is genoeg wel genoeg.
Het idee van een ‘adaptive platform trial’ is dat je niet alleen ‘het adres’ (waar gaan we naar toe) in beeld hebt maar ook ‘het verkeer’. Uitdaging is altijd ook: hoe bepalen we de superioriteit van een bepaalde behandeling (m.a.w. dat die beter is t.o.v. andere behandelingen). De REMAP-CAP studie omvatte in het begin van de pandemie nog maar 500 patiënten maar daarna barstte het los….Na 3 maanden konden reeds de eerste resultaten bekend worden gemaakt. Het was veel werk; er waren 200 centra bij betrokken, waarbij 17 centra uit Nederland deelnamen.
Prof. Lennie Derde is als hoofdonderzoeker betrokken bij het REMAP-CAP project.
Ervaringsverhaal van Suze Korver
Suze blikte terug op de sepsis die zij in 2014 doormaakte. Ze vertelde van die bewuste dag, 14 februari 2014, dat ze ineens helemaal niet lekker werd, het leek op een griep. Ze werd snel heel erg ziek, ontwikkelde een delier, moest aan de nierdialyse en kreeg te maken met weefsel-afsterving door te weinig doorbloeding van haar onderbenen. Hetzelfde lot trof haar handen. Er moest met haar overlegd worden over amputatie. Echter, van dat overleg kan ze zich niets meer herinneren. Op 1 april vond de operatie plaats. Op 22 april werd haar derde kleindochter geboren.
In het begin was de realisatie er nog niet. Dat duurde een tijd. In juni begon ze met haar revalidatie. Die nam 8 maanden in beslag, 3 x per week. De realiteit, aldus Suze, heeft ze lang niet onder ogen gezien, maar waar ze uiteindelijk mee moest ‘dealen’ was het verlies. Naast verlies stonden voor haar echter het overwinnen (van velerlei beperkingen) en de liefde centraal. Er kwamen allemaal aanpassingen die haar verlies natuurlijk niet ongedaan maakten maar haar mogelijkheden, zoals in de vorm van een aangepaste auto, aanzienlijk verruimden.
Wat het mentale aspect aangaat zag ze zeker verbetering door de tijd heen wat betreft de extreme vermoeidheid; die is een stuk minder geworden. Maar, zo stelde Suze: ‘ik ben niet de oude geworden’. Het blijft moeilijk geen handje te kunnen geven aan je kleindochter en niet zelf je jas dicht te kunnen doen. Het gaat in grote mate om aanvaarding en zien wat kán.
Ook heeft ze veel (gehad) aan boeken die haar inspireren. En niet in de laatste plaats heeft ze een heel leuk gezin, een lieve man, kinderen en kleinkinderen en veel vriendinnen. Daarnaast is ze o.a. actief in de kerk.
Wat relaties met de omgeving betreft vertelde ze dat haar vriendschappelijke contacten gelukkig zijn gebleven maar dat afhankelijkheid wel lastig is; ‘Ze moeten jóu ophalen’.
Toch vertelde ze niet te blijven hangen in haar beperkingen, waar ze een indrukwekkende uitspraak aan toevoegde:
“Wie een waarom heeft voor het leven, kan bijna elk ‘hoe dan?’ verdragen”
Aanvankelijk waren veel van haar hobby’s niet uitvoerbaar maar met een aangepaste fiets heeft ze inmiddels ruim de halve wereld rond gefietst. Ook schreef ze een boek over haar ervaringen. De opbrengst van het boek ‘Over verlies, overwinnen en liefde’ gaat naar een goed doel. Al met al is het een zwaar proces geweest; ze zou enorm graag weer willen ruilen met haar leven van voor de sepsis. Maar, ook al ging ze door een diep dal, Suze stelt vast: ‘Er waren vele wegen omhoog’. Belangrijke aspecten voor haar waren:
‘Geven om’
‘Leren loslaten’ en
‘Vrijheid is te vinden in het accepteren van wat gebeurd is’.
24 maanden lang schreef ze elke maand een gedicht.
In het panel-gesprek aan het einde van het symposium benadrukte Suze nog hoe belangrijk empathie is, en hoe essentieel de menselijke kant van de medische zorg is.
In een online reactie namens sepsis-patiënten, werd Suze bedankt voor haar indrukwekkende bijdrage en werd onderstreept hoe belangrijk het is dat er nog veel meer bekendheid rond sepsis komt en dat expertise, ook op het gebied van lange termijn-gevolgen, gebundeld gaat worden.
Het was al met al een zeer waardevol symposium waarbij ervaringsdeskundige Suze op indrukwekkende wijze de impact van sepsis vertolkte. Het belang van vroege herkenning, behandeling en nazorg stond bij ieder weer op het netvlies.
Toen Suze een paar jaar terug gevraagd werd voor het bestuur van SepsisNet, zei ze daar van harte ‘ja’ op. Vanuit haar rol als bestuurslid is ze nu ambassadeur voor meer aandacht voor sepsis. En inderdaad, Suze is een ambassadeur van formaat!
18-5-2022, Idelette Nutma



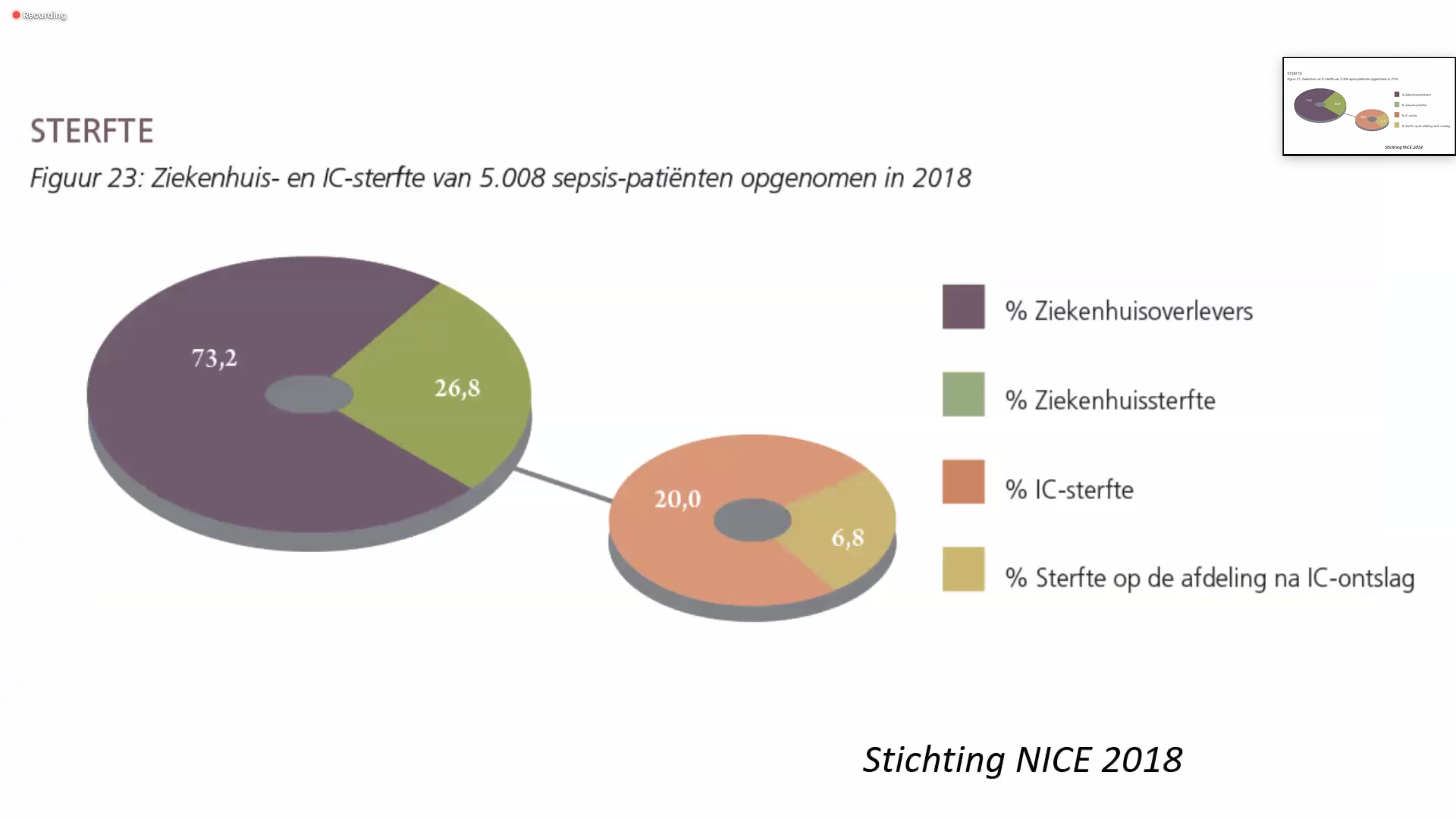
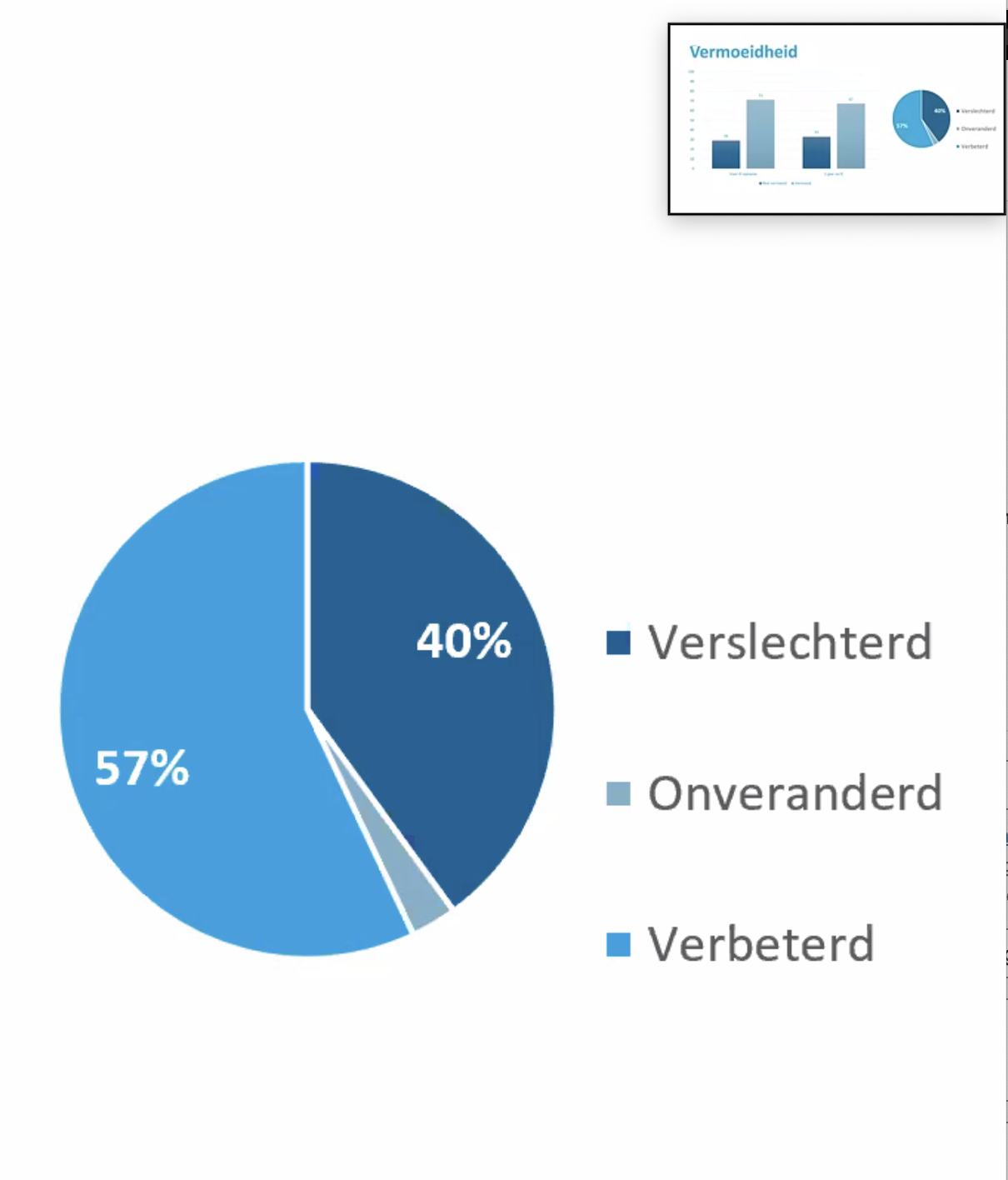 Van de 412 patiënten met sepsis stuurden 279 de vragenlijst terug. De leeftijd was gemiddeld 63-64 jaar, de opnameduur was gemiddeld 6 dagen. Wat opviel is dat sepsis-patiënten vaker een slechtere conditie rapporteren. Qua spierzwakte melden zij juist minder klachten. Wat betreft vermoeidheid: die blijkt na een jaar bij 40% verslechterd en bij 57% verbeterd. Wat betreft angst en depressie-klachten blijkt dit na een jaar bij 46% van de patiënten verslechterd en bij 38% verbeterd te zijn. Wat betreft Post Traumatische Stress-Stoornissen (PTSS) is er een opvallend verschil. Als we alleen naar de sepsis-patiënten kijken, blijkt 12% na een jaar te maken te hebben met PTSS-klachten terwijl dit over de hele groep IC-patiënten genomen 7 % is. Dit is dus aanmerkelijk hoger bij sepsis-patiënten. Iets anders wat opvalt is dat het aantal neurocognitieve klachten (problemen met concentratie, geheugen, etc.) na een jaar meer dan verdubbeld is; van 7% naar 19%. 61% van de patiënten is op dit vlak achteruit gegaan.
Van de 412 patiënten met sepsis stuurden 279 de vragenlijst terug. De leeftijd was gemiddeld 63-64 jaar, de opnameduur was gemiddeld 6 dagen. Wat opviel is dat sepsis-patiënten vaker een slechtere conditie rapporteren. Qua spierzwakte melden zij juist minder klachten. Wat betreft vermoeidheid: die blijkt na een jaar bij 40% verslechterd en bij 57% verbeterd. Wat betreft angst en depressie-klachten blijkt dit na een jaar bij 46% van de patiënten verslechterd en bij 38% verbeterd te zijn. Wat betreft Post Traumatische Stress-Stoornissen (PTSS) is er een opvallend verschil. Als we alleen naar de sepsis-patiënten kijken, blijkt 12% na een jaar te maken te hebben met PTSS-klachten terwijl dit over de hele groep IC-patiënten genomen 7 % is. Dit is dus aanmerkelijk hoger bij sepsis-patiënten. Iets anders wat opvalt is dat het aantal neurocognitieve klachten (problemen met concentratie, geheugen, etc.) na een jaar meer dan verdubbeld is; van 7% naar 19%. 61% van de patiënten is op dit vlak achteruit gegaan.
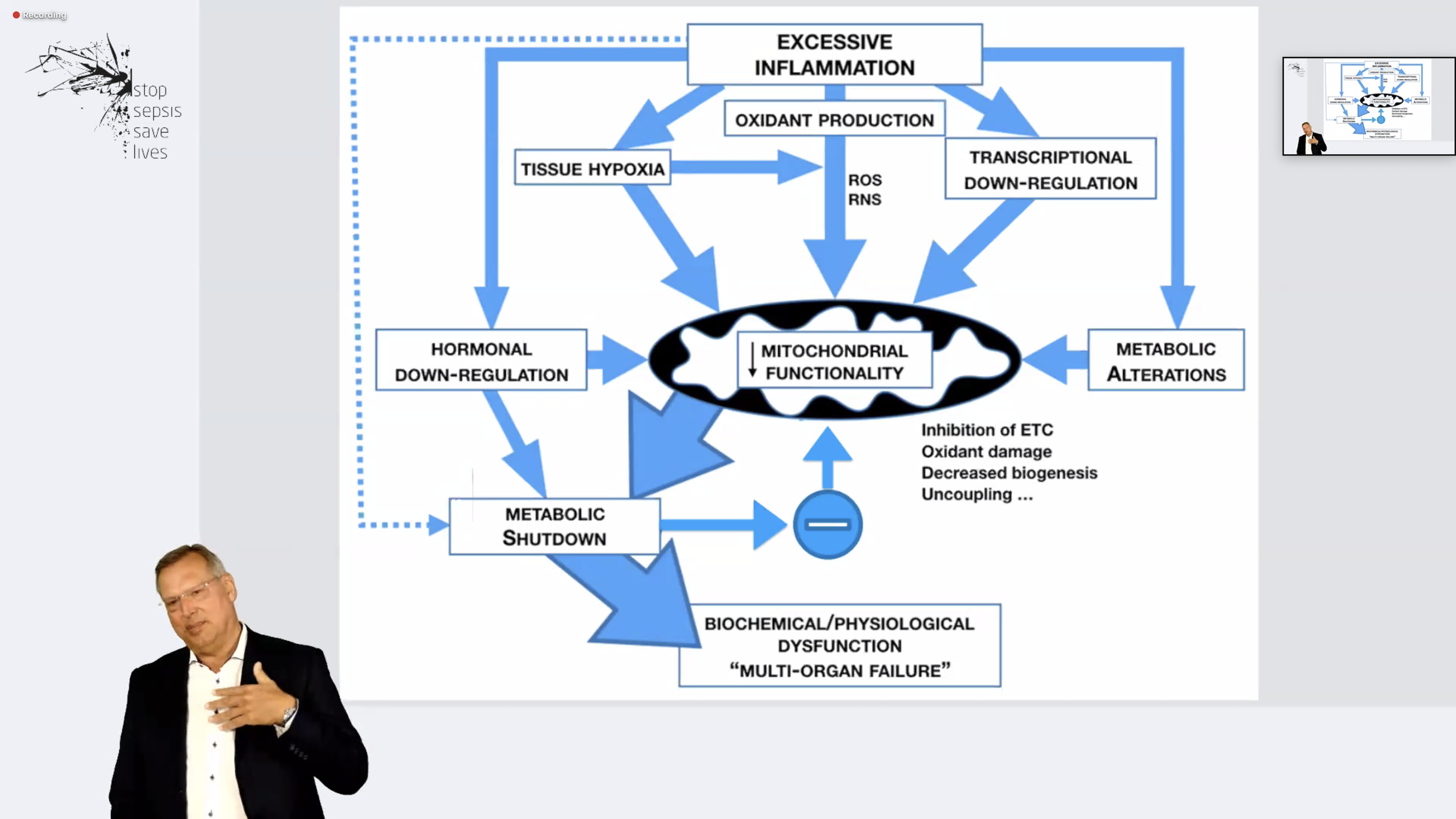
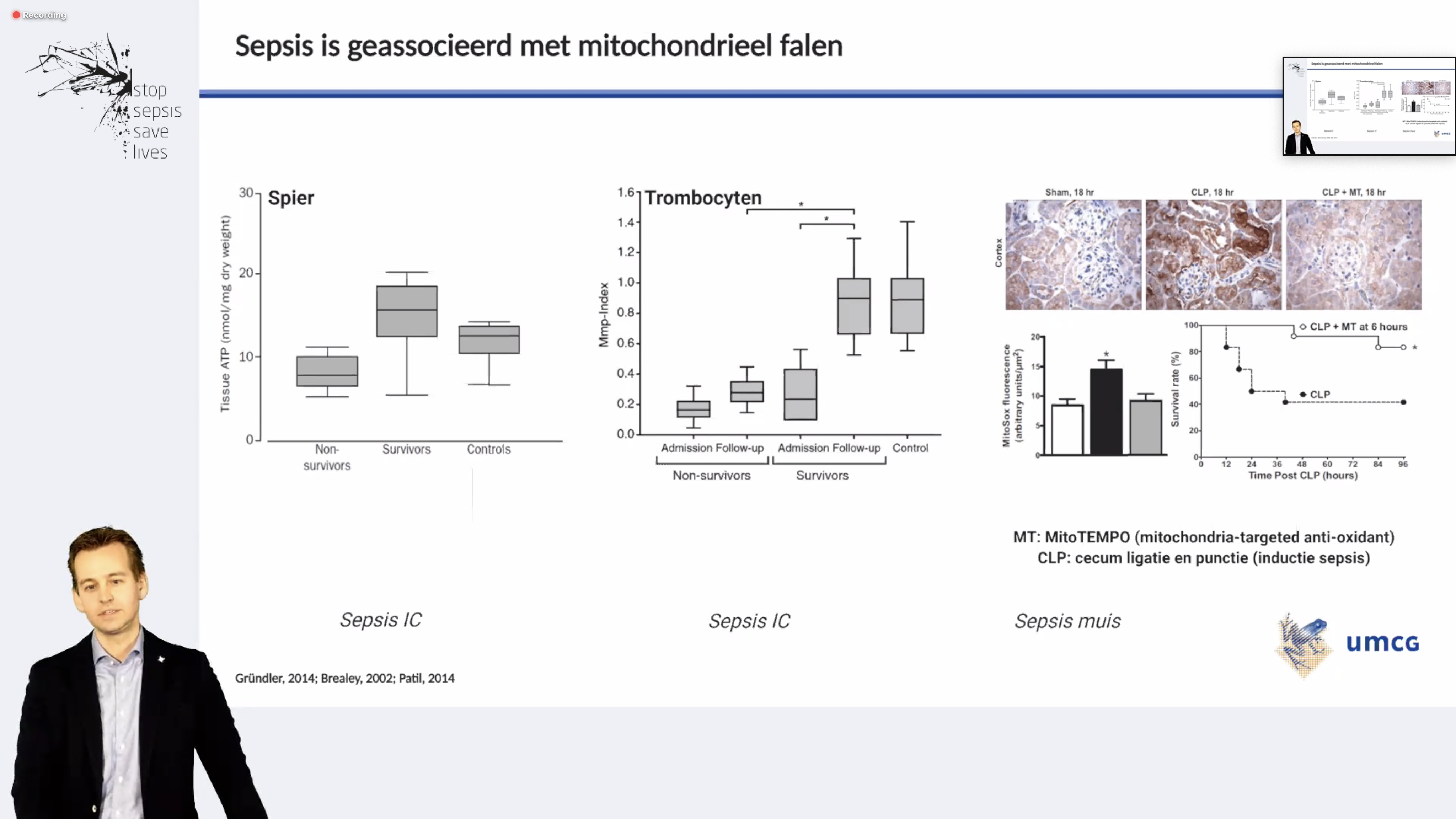 Bij dierproeven is aangetoond dat hier wél een gerichte behandeling voor is te geven.
Bij dierproeven is aangetoond dat hier wél een gerichte behandeling voor is te geven.